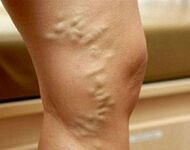
Veenilaiendid raseduse ajalon rasedusperioodil tekkinud ja sellega patogeneetiliselt seotud venoossete veresoonte ektaasia. See avaldub raskusastme, paresteesia, alajäsemete ja väliste suguelundite valu, turse, lihastõmbluste, troofiliste nahakahjustuste tõttu. Seda diagnoositakse uuringute, ultraheli angioskaneerimise meetodite abil. Raseduse ajal piirdub ravi tavaliselt kompressioonraviga koos une ja puhkuse, kehalise aktiivsuse ja toitumise korrigeerimisega. Võib-olla flebotoonikute, fleboprotektorite, antikoagulantide, trombotsüütide vastaste ainete määramine. Kirurgilisi ravimeetodeid kasutatakse tavaliselt pärast sünnitust.
Üldteave
Veenilaiendid (veenilaiendid) on üks levinumaid rasedusperioodiga seotud veresoonte haigusi. Uuringute kohaselt kannatab venoosse patoloogia all kuni 15-20% inimestest, samas kui 2/3 neist on naised ning 60-80% venoosse ektaasia juhtumitest on tekkinud raseduse tõttu. Haigust diagnoositakse tavaliselt esimest korda noortel patsientidel, kellest 75% on alla 30-aastased. Enam kui kahel kolmandikul juhtudest debüteerib veenilaiendite kliinik pärast esimese raseduse 20. nädalat. Veenilaiendite õigeaegse diagnoosimise asjakohasust seostatakse fetoplatsentaarse puudulikkuse suure tõenäosusega ja fataalse trombemboolia komplikatsioonide riskiga piisava ravi puudumisel.
Põhjused
Võttes arvesse statistilisi andmeid veenilaiendite esinemise kohta raseduse ajal, peab enamik sünnitusabi ja günekoloogia valdkonna spetsialiste haigust raseduse komplikatsiooniks. Vaskulaarset ektaasiat põhjustav eelsoodumusfaktor 91% -l patsientidest on keskmise veenikesta geneetiliselt määratud rike, mille korral väheneb kollageenainete kogus ja suureneb polüsahhariidide sisaldus. Põhiseaduslikult eelsoodumusega naiste raseduse ajal veenilaiendite teket soodustab:
- Suurenenud tsirkuleeriva vere maht. Rasedate naiste BCC suurenemine on vahemikus 30-50% (ühe lapse kandmisel) kuni 45-70% (kui emakas on 2 või enam lootet). See kompenseeriv mehhanism võimaldab tagada piisava verevarustuse lapsele, naise elutähtsatele organitele ja fetoplatsentaarsele süsteemile.
- Hormonaalsed muutused raseduse ajal. Raseduse ajal sekreteerivad munasarjad ja platsenta intensiivselt progesterooni ja relaksiini. Nende hormoonide mõjul lõdvestuvad veenide silelihaskiud ja toimub sidekoe struktuurne rekonstruktsioon. Selle tagajärjel tuleb veresoonte sein toime suurenenud intravenoosse rõhuga halvemini.
- Laevade kokkusurumine raseda emaka poolt. Kasvav emakas surub alumise õõnesveeni ja niudeluooni veenid kokku. Vere väljavool vaagnapiirkonnast ja alajäsemetest on häiritud, suureneb veresoonte rõhk, mis provotseerib venoosseinte venitamist. Selle teguri mõju mängib veenilaiendite tekkimisel võtmerolli pärast 25. rasedusnädalat.
- Muutused hemostaasi süsteemis. Kui sünnitus läheneb, väheneb vere fibrinolüütiline aktiivsus ja hüübimisfaktorite arv suureneb. See kohanemismehhanism on suunatud füsioloogilise verekaotuse vähendamisele sünnituse ajal. See suurendab patoloogiliselt muutunud veenide tromboosi tõenäosust.
Täiendav etiofaktor, mis aitab kaasa rasedate veenilaiendite tekkimisele, on kehalise aktiivsuse vähenemine. Skeletilihaste ebapiisava töö korral suureneb vere stagnatsioon jalgades ja vaagnas. Olukord halveneb ülekaalulisuse korral, mille korral patsiendi veresoonte voodis ringleva vere maht suureneb veelgi.
Patogenees
Raseduse ajal veenilaiendite tekkimise lähtepunktiks on venoosse võrgu klapiaparaadi kompenseerivate võimete rikkumine. BCC suurenemise ja alajäsemete väljavoolu mehaanilise obstruktsiooni tõttu avaldab peaveenide pigistamisel veri suurenenud survet veresoonte seinale. Geneetiliselt pärilikku sidekoe riket suurendab veresoonte silelihaste lõdvestumine progesterooni toimel. Selle tulemusena laieneb veeni valendik, klapid lõpetavad sulgemise, veri ladestub alajäsemete veresoonte süsteemi. Haiguse arenedes võib patoloogiline protsess levida häbeme rõnga, tupe ja väikese vaagna anumatesse.
klassifikatsioon
Veenilaiendite vormide süstematiseerimise põhikriteeriumid on venoosse staasi anatoomiline levimus ja haiguse raskusaste. See lähenemine võimaldab diferentseeritult valida raviskeeme häire erinevate variantide jaoks. Võttes arvesse erinevate organite osalemist protsessis, eristatakse alajäsemete veenilaiendeid, häbeme veenilaiendeid, vaagnaelundite veenilaiendeid. Kliiniliste sümptomite tõsiduse järgi eristatakse järgmisi alajäsemete venoossete veresoonte laienemise etappe:
- Kompenseeritud veenilaiendid. Vaskulaarse ektaasia väliseid tunnuseid pole, rase märgib päeva lõpuks jalgade väsimust, vasika lihastes ebamugavustunnet treeningu ajal ja kiiret kõndimist.
- Alamkompenseeritud veenilaiendid. Nahale ilmub vaskulaarne muster ("tähed"). Õhtul paisuvad jalad, öösel on krambid, tuimus, valu. Verevalumid ja kriimustused paranevad kauem kui tavaliselt.
- Dekompenseeritud veenilaiendid. Patsient on pidevalt mures jalgade valu pärast, turse suureneb. Veenid on märkimisväärselt suurenenud, sõlmed. Nahk on hüperpigmenteeritud. On ekseemi ja troofiliste häirete märke.
Rasedate naiste vaagna veenilaienditega areneb haigus ka järk-järgult. Esimeses etapis ei ületa mõjutatud anumate läbimõõt vaagna mis tahes venoosses põimikus 5, 0 mm. Teisega kaasatakse protsessi emakas või munasarjad, anumate valendik on 6, 0-10, 0 mm. Kolmandat iseloomustab üle 10 mm veenide ektaasia koos kõigi vaagna veenipõimikute täieliku kahjustusega.
Veenilaiendite sümptomid
80–82% patsientidest debüteerib haigus raskustunde, pinge, jalgade „sumisemise“ tundega, mis suurenevad õhtul ja füüsilise koormuse ajal. Veenilaiendite sümptomatoloogia suureneb järk-järgult. Haiguse progresseerumisel mõnes lihaspiirkonnas tekib valu, mis kõigepealt areneb pikaajalise seismise, füüsilise töö tegemise korral. Kõige tõsisematel juhtudel muutub valu püsivaks ja selle intensiivsus võib olla nii tugev, et rase naine kogeb iseseisva liikumisega raskusi. Kuni 60% patsientidest märgib säärelihaste krampe, kuni 40-50% - tundlikkuse kaotus, jalgade tuimus, kuni 30% - sügelus.
Veenilaiendite alakompenseeritud staadiumis ilmnevad pindmiste veenide laienemise välised tunnused. Esiteks moodustuvad nahale retikulaarsete anumate ja telangiektaasiate piirkonnad ("retikulid" ja "tähed"). Seejärel muutub venoosne muster selgeks. Veenid näevad välja laienenud, keerdunud, lõpuks sõlmekesed. Ektaasia protsessi levikut sügavatesse anumatesse tõendab turse esinemine hüppeliigeste ja sääre piirkonnas. Veenilaiendite dekompenseerimisel näeb jalgade nahk välja hüperpigmenteeritud, tekib ekseem. Kui patoloogia tekkis kaua enne rasedust, on võimalik nahaaluse rasvkoe düstroofia, troofilised haavandid.
4% patsientidest mõjutab haigus häbeme, tupe ja väikese vaagna veene. Häbeme ja tupe veenilaienditega täheldatakse väliste suguelundite piirkonnas ebamugavust, paisumist, raskust, sügelust. Võib esineda perineumi ja häbememokkade turset, pärast seksi tupest tekkiv kontaktveritsus. Vaagnapiirkonna ülekoormussündroom avaldub alakõhu tõmbamisel või valutamisel, mis kiirguvad alaseljale, ristluule, kubemesse ja välistesse suguelunditesse. Iseloomulik on düspareunia (valulikkus vahekorra ajal). Rasketel juhtudel tuvastatakse düsuurilised häired.
Tüsistused
Piisava ravi puudumisel võib rasedate naiste veenilaiendeid komplitseerida troofiliste haavandite, erysipelade, tromboflebiidi, pindmiste ja sügavate veenide tromboos, kopsuarteri tromboemboolia ja muud suured anumad sünnituse ajal. 40-45% juhtudest esineb platsenta puudulikkus koos loote ägeda ja kroonilise hüpoksiaga. 25% -l patsientidest täheldatakse tööjõu kõrvalekaldeid (tööjõu nõrkus, müomeetriumi kontraktiilse aktiivsuse diskoordinatsioon). Tupeveenilaiendite korral on võimalik sünnitusjärgse perioodi massiline traumaatiline kulg. Peaaegu kolmandikul sünnitanud naistest on platsenta eraldamise ja platsenta tühjenemise defektid. Raseduse ajal tekkivate veenilaiendite pikaajalised tagajärjed on hemorroidid, kroonilise veenipuudulikkuse puudumine ja vaagnapiirkonna valu.
Diagnostika
Iseloomulike nahamärkide ilmnemisel ei põhjusta veenilaiendite diagnoosimine raseduse ajal tavaliselt raskusi. Diagnostilise etapi ülesanded on kindlaks määrata venoosse ektaasia staadium ja lokaliseerimine, välistada muud põhjused, mis võivad põhjustada alajäsemete veresoonte stagnatsiooni. Kõige informatiivsemad uuringumeetodid on:
- õppetooli ülevaatus. Uuring paljastab iseloomulikud muutused vulvaalsetes veresoontes ja reite sisekülgedel - ektaasia, käänmelisus, nodoos. Võimalik on labia ja perineumi turse. Peeglitest vaadates näeb tupe limaskest välja hüpertrofeerunud, tsüanootiline. Bimanuaalse palpatsiooniga tupevõlvid on silutud, sageli valulikud.
- veenisüsteemi USDG. Ultraheliuuringu käigus hinnatakse anumate kuju ja läbimõõtu, nende pikkust, anatoomilist asendit ja seina seisundit. Meetod võimaldab määrata hargnemistsoone, ventiiliaparaadi konsistentsi, veenide läbitavust, tagasijooksu olemasolu ja suunda. Saate skaneerida nii alajäsemete anumaid kui ka alumist õõnesveeni (IVC ultraheli).
- Jalgade veresoonte dupleksskaneerimine. Mitteinvasiivse meetodi eelis, mis ühendab traditsioonilisi ultraheli- ja Doppleri uuringuid, pole mitte ainult üksikasjaliku teabe saamine verevoolu parameetrite kohta, vaid ka venoosse võrgu visualiseerimine. Dupleksset angioskaneerimist kasutatakse pindmiste, perforeerivate ja sügavate anumate seisundi terviklikuks hindamiseks.
Raseduse ajal kasutatavaid radiodiagnostilisi meetodeid (varikograafia, selektiivne munasarjade uuring, jäsemete kasvav flebolograafia, vaagnaeflebograafia, CT-venograafia, fleboscintigraafia jt) kasutatakse piiratud määral lootele avalduva võimaliku negatiivse mõju tõttu. Rasketel juhtudel, vaagna veenilaiendite kahtluse korral, tehakse diagnostilist laparoskoopiat ettevaatusega. Jalgade veenilaiendite diferentsiaaldiagnostika viiakse läbi rasedate naiste tilga, südamepuudulikkuse, lümfödeemi, venoosse süsteemi ägeda tromboosiga. Väikese vaagna veenilaiendid tuleb eristada suguelundite endometrioosist, vaagnaelundite kroonilisest põletikulisest patoloogiast, submukoosse ja suberoosse emaka müoomidest, tsüstidest ja muudest munasarjakasvajatest. Lisaks sünnitusarsti-günekoloogi vaatlusele soovitatakse patsiendil pöörduda fleboloogi, kardioloogi ja onkoloogi poole.
Veenilaiendite ravi raseduse ajal
Rasedate veenilaiendite ravi peamine eesmärk on peatada häire progresseerumine, leevendada kliinilise pildi raskust ja ennetada võimalikke trombemboolilisi tüsistusi. Eelistatavaks peetakse mittefarmakoloogilisi meetodeid, vajadusel täiendatuna raseduse ohututel perioodidel farmakoteraapiaga:
- Kompressioonravi. Naistel, kellel on kinnitatud veenilaiendite diagnoos, soovitatakse seda raseduse ajal kanda iga päev, kasutada sünnituse ajal ja sünnitusjärgsel perioodil elastseid sidemeid, spetsiaalseid kompressioonsukkpükse või 1-2 kompressiooniklassi sukki. Kompressioonravi pindmiste veenide läbimõõdu mehaanilise vähendamise abil kiirendab verevoolu, vähendab turset ja ülekoormust.
- Taimsed phlebotonics ja phleboprotectorsSelle rühma ravimite kasutamise mõju on seotud venoosseina toonuse suurenemisega, selle läbilaskvuse vähenemisega, mikrotsirkulatsiooni paranemisega, vere ja lümfi väljavoolu reoloogiliste omadustega. Enamiku bioflavonoidide eeliseks on see, et neid saab kasutada raseduse ja imetamise ajal. Flebotoonilised ravimid on ette nähtud nii tablettide kujul kui ka väliselt.
- Antikoagulandid ja trombotsüütidevastased ained. Hüübimise suurenemise kalduvusele ja DIC-i tekkimise ohule viitavate märkide olemasolul kasutatakse antitrombootilise toimega ravimeid ettevaatusega. Vere reoloogia ja vaskulaarse mikrotsirkulatsiooni parandamiseks on näidatud ravimid, mis takistavad trombotsüütide agregatsiooni ja millel on angioprotektiivne toime.
Veenilaienditega rasedatele naistele soovitatakse spetsiaalseid füsioteraapia harjutuste komplekse, lümfidrenaaži massaaži, doseeritud kõndimist, igapäevast kasvavat kontrastdušši. Dieedi korrigeerimine hõlmab kiudainerikaste ja taimsete rasvade rikka toidu tarbimist. Injektsioonskleroteraapiat, miniflebektoomiat, ristektoomiat, endovasali laserkoagulatsiooni ja muid kirurgilisi ravimeetodeid kasutatakse erandjuhtudel haiguse raskete vormide, tugeva valu sündroomi ja komplikatsioonide esinemise korral. Kõige sagedamini viiakse kirurgiline korrektsioon läbi laktatsiooniperioodi lõpus.
Edastamistaktika
Eelistatud veenilaiendite kohaletoimetamise viis on loomulik sünnitus, mille alguses kantakse sünnitanud naise alajäsemetele elastsed sidemed või kompressioonriided. Häbeme-tupe veenilaienditega patsiendid vajavad vastavalt näidustustele püsiva perioodi eriti hoolikat hooldamist koos kaitsva perineotoomiaga. Kui ektaseeritud veenid purunevad, ligeeritakse kahjustatud anumad hoolikalt sõlmede konglomeraadi korduva õmblemisega. Keisrilõige on soovitatav patsientidele, kellel on kõrge trombembooliliste komplikatsioonide ja raskete häbeme veenilaiendite risk.
Prognoos ja ennetamine
Õigeaegse avastamise ja piisava ravi korral on prognoos soodne. Ennetava meetmena on soovitatav ööpäevaringselt piisavalt magada ja perioodiliselt puhata lamavas asendis, jalad asetada kindlale pinnale 30 ° nurga all. Rasedad, kellel on koormatud pärilikkus, peaksid keelduma enam kui 5 cm kontsaga kingade kandmisest, piirama istuvas või seistes viibimise kestust ja kontrollima kehakaalu tõusu.
Veenilaiendite vältimiseks on tõhus igapäevane jalutuskäik, soola tarbimise vähendamine, veresoonte seina tugevdavate vitamiinipreparaatide võtmine. Rasedust plaanivad veenilaienditega patsiendid läbivad haiguse parandamiseks kirurgilised sekkumised, kui see on näidustatud.











































